آزمایش شمارش رتیکولوسیت
رتیکولوسیت ها گلبولهای قرمز نابالغ حاوی باقیمانده های اسید ریبونوکلئیک ریبوزومی هستند که به تازگی از مغز استخوان آزاد شده اند . ویژگی ریبوزوم ها ، ایجاد واکنش با رنگهای قلیائی خاص مثل آزور B ، بریلیانت کرزیل بلو یا نیو متیلن بلو (NMB) و تشکیل رسوبی بصورت گرانول یا فیلامانت آبی یا بنفش می باشد . این واکنش فقط با رنگهای حیاتی و در نمونه های فیکس نشده صورت می گیرد. به علت زنده بودن سلول ها هنگام رنگ آمیزی، به این نوع رنگ آمیزی، رنگ آمیزی حیاتی اطلاق می گردد.
مراحل مختلف بلوغ رتیکولوسیت ها با توجه به مشخصات مرفولوژیکی، قابل شناسایی می باشند. نابالغ ترین رتیکولوسیت ها حاوی بیشترین مقدار مواد رسوبی ، و بالغ ترین آنها فقط دارای چند جز یا رشته کوتاه از این مواد می باشند. بر این اساس ، رتیکولوسیت ها به چهار گروه تقسیم می شوندکه گروه1 دارای کلامپ رتیکولوم و گروه 4 حاوی چند گرانول کوچک می باشند. گروه 2 و3 نیز از لحاظ مرفولوژی بین این دو گروه قرار می گیرند. چون اکثر رتیکولوسیت هایی که در خون محیطی دیده می شوند از گروه4 هستند، شناسایی دقیق رتیکولوسیتها اثر قابل توجهی بر روی صحت شمارش این سلولها دارد . بنابراین گلبولی می بایست به عنوان رتیکولوسیت شمارش گردد که دارای هسته نبوده و داخل آن دو یا چند قطعه از رسوب آبی رنگ ، که همان RNA ریبوزومی است، دیده شود.
رتیکولوسیتها در رنگ آمیزی معمولی( با رنگ های گروه رومانوفسکی)، بدلیل ترکیب بازوفیلی سیتوپلاسم و اسیدوفیل هموگلوبین حالت بازوفیل منتشری پیدا کرده و به بصورت "پلی کروماتیک" مشاهده می گردند . این پدیده بطور معمول در رتیکولوسیتهای نابالغ که دارای بیشترین میزان RNA هستند،دیده می شود .


رنگ آمیزی
تهیه محلول رنگ:
رنگ توصیه شده در مراجع معتبر بین المللی نیو متیلن بلو می باشد برای تهیه محلول رنگ، می بایست 1/0 گرم رنگ نیومتیلن بلو ((NMB یا آزور B خالص را در 100 میلی لیتر بافر فسفات ایزو اسموتیک با 5 /6 PH = حل نمود. برای ساخت بافر ذکر شده از محلولهای زیر استفاده می شود :
A: NaH2PO4 , 2H2O 23.4g/L (150mmol/L)
B: Na2HPO4 21.3 g/L (150mmol/L)
در صورتیکه 51 میلی لیتر از محلول A با 35 میلی لیتر از محلول B مخلوط گردد ، PH بافر حاصل ، 5/6 خواهد بود .
رنگ را میتوان در100 میلی لیتر سیترات سالین نیز حل کرد که برای تهیه سیترات سالین ، یک حجم سیترات سدیم 30 گرم در لیتر با 4 حجم کلرید سدیم 9 گرم در لیتر مخلوط می شود.
محلول رنگ را می بایست درون شیشه ای قهوه ای رنگ ریخته و در مدت 24 ساعت به دفعات تکان داد .این محلول در دمای
6-2 درجه سانتیگراد قابل نگهداری می باشد . در این دما ، نیمه عمر رنگ حدود یک ماه است . هر بار قبل از استفاده، باید حجم مورد نیاز از رنگ را به منظور خارج نمودن هر گونه ذره اضافی یا رسوب ، با کاغذ صافی فیلتر نمود.
روش رنگ آمیزی:
برای رنگ آمیزی باید دو یا سه قطره رنگ NMB را با پیپت پاستور داخل لوله شیشه ای یا پلاستیکی به ابعاد 10×75 میلی متر ریخته و به همین حجم ، خون حاوی ضد انعقاد EDTA به آن اضافه کرده و پس از مخلوط کردن به مدت 15 تا 20 دقیقه در دمای 37 درجه نگهداری نمود . قبل از تهیه گسترش می بایست لوله را به آرامی تکان داد تا گلبولهای قرمز مجددا به حالت سوسپانسیون درآیند. گسترش ها پس از تهیه و خشک شدن، بدون فیکساسیون و انجام رنگ آمیزی دیگری،توسط میکروسکوپ قابل بررسی می باشند .
حجم دقیق خونی که به محلول رنگ اضافه می شود بستگی به تعداد گلبولهای قرمز دارد . در موارد آنمی، مقدار خون بیشتر و در پلی سیتمی، مقدار خون کمتری ، نسبت به حالت طبیعی ، می بایست با رنگ مخلوط شود .
در یک گسترش مناسب ، ریبوزوم رتیکولوسیت ها به رنگ آبی در آمده و سلولهای بالغ در سطح لام به شکل سایه های کمرنگ آبی مایل به سبز دیده می شوند .
رنگ آمیزی و شمارش رتیکولوسیت خون در شرایطی که نمونه بعد از نمونه گیری در دمای 6-2 درجه نگهداری شود تا 24 ساعت امکانپذیر می باشد . با گذشت 8-6 ساعت از زمان نمونه گیری و ماندن خون در حرارت آزمایشگاه ، رتیکولوسیت ها به تدریج بالغ شده و به گلبول قرمز بالغ تغییر می یابند که این امر بطور کاذب موجب کاهش درصد رتیکولوسیت ها می گردد. بنابراین توصیه می شود شمارش رتیکولوسیت بلافاصله بعد از جمع آوری نمونه انجام شود.
نحوه شمارش و گزارش درصد رتیکولوسیت
برای شمارش و تعیین درصد رتیکولوسیت ، گسترش نباید خیلی نازک تهیه شده باشد و محلی از گسترش جهت شمارش انتخاب شود که سلولها به خوبی رنگ شده و روی هم نیز قرار نگرفته باشند . برای تعیین درصد رتیکولوسیت ها از عدسی شیئ روغنی و در صورت امکان از عدسی های چشمی دارای دیافراگم قابل تنظیم استفاده میشود. تعداد گلبولهای قرمزی که باید مورد ارزیابی قرارگیرند رابطه معکوس با تعداد رتیکولوسیت ها دارد. بنابراین به منظور افزایش دقت در شمارش ، هرچه تعداد رتیکولوسیت ها کمتر باشد می بایست تعداد گلبولهای قرمز بیشتری مورد بررسی قرارگیرند و بالعکس.
برای مثال اگر فرض کنیم به ازای دیدن 1000 گلبول قرمز 25 سلول رتیکلوسیت را شمارش
کنیم حال با استفاده از این اطلاعات درصد رتیک را محاسبه میکنیم که میشود 2.5% .
در این تست خون را با نسبت مساوی با رنگ حیاتی کریزل بلو مخلوط کرده و بعد از سپری شدن حدود 20 دقیقه در دمای 37 درجه از آن لام تهیه کرده و رتیکها را در بین 1000 RBC ( حدود 10 شان 100 تایی از اریتروسیتها) شمارش کرده و بر حسب در صد گزارش میکند
مقادیر مرجع
در بزرگسالان سالم شمارش رتیکولوسیت 5/1-5/0 درصد و در نوزادان 6-2 درصد می باشد که تا انتهای هفته دوم زندگی ، به میزان بزرگسالان تنزل می یابد.
گلبول های قرمز وسفید خون
گلبول های قرمز و سفید خون
آزمایش کامل خون، همان آزمایش معروفی است که تعداد سلولهای اصلی خون طی آن اندازهگیری میشود.
آزمایش خون یا CBC یا complete blood count به معنای «شمارش کامل خون» ، یکی از ابتداییترین و در عین حال اصلیترین آزمایشاتی است که میتواند زمینه تشخیص بسیاری از بیماریها را فراهم آورد و از همه مهم تر، بیانگر شرایط کلی و حیاتی بدن است.
برای آشنایی بیشتر با اجزای این آزمایش و فهمیدن اینکه معنی آن چند حرف انگلیسی مثل RBC یا HCT با اعدادی که روبهرویشان نوشته میشود چیست، میتوانید مطالب زیر را دنبال کنید.
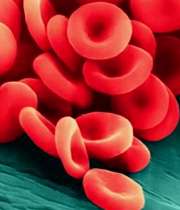
RBC یا(Red blood cell )
RBC مخفف سلول قرمز خون است. این سلولهای قرمز خون یا همان گلبولهای قرمز، در واقع اصلیترین قسمت خون و عامل رنگ قرمز آن هستند. خود این رنگ قرمز به دلیل وجود مادهای به نام هموگلوبین است که به گلبول قرمز کمک میکند تا اصلیترین وظیفه خود یعنی حمل و نقل اکسیژن و دیاکسیدکربن را انجام دهد.
به طور خلاصه، گلبولهای قرمز، اکسیژن را از ریه به بقیه سلولهای بدن حمل می کنند.
مقادیر طبیعی : بین ۴/۷ تا ۶/۱ میلیون در هر میکرو لیتر خون است. این عدد برای خانمها مقداری کمتر و در کودکان مقداری بیشتر است.
چه چیزهایی باعث کاهش RBC میشود؟
خونریزیهای دستگاه گوارش مثل خونریزی معده یا روده، خونریزی از محلزخم، سوءتغذیه، کمبود آهن یا کمبود ویتامین B12 ، شکستن سلولهای خونی یا همولیز آنها در اثر بعضی بیماریهای خاص مثل فاویسم، بعضی مشکلات ژنتیکی مثل گلبولهای قرمز داسی شکل ، مشکلات مغز استخوان ، بیماری های کلیوی ، بیماریهای مزمن، تومورهای سرطانی و بیماریهای روماتویید (التهاب مفاصل).
چه چیزهایی باعث افزایش RBC میشود؟
مقدار بالای گلبول قرمز میتواند نشاندهنده ظرفیت بالای حمل اکسیژن باشد. در بعضی از ورزشکاران و همچنین هنگام زندگی در ارتفاعات به خاطر کمبود اکسیژن هوا ، RBC افزایش می یابد.
بیماریهای ریوی یا کلا هر نوع بیماری که هیپوکسی مزمن (کمبود اکسیژن طولانی مدت در بدن) ایجاد میکند، مثل بیماری قلبی مادرزادی ، باعث تولید بیشتر RBC میشوند.
نکته:
- به طور طبیعی، گلبول قرمز بعد از تولید در مغز استخوان، ۱۲۰ روز در خون زندگی میکند و در آخر عمر خود خرد میشود و به عناصر سازندهاش تبدیل میشود.
- مقدار RBC در طی بارداری به طور طبیعی کمی کمتر نشان داده میشود، چون حجم قسمت مایع خون افزایش پیدا می کند.
- عدد RBC در واقع مقدار دقیق گلبولهای قرمز در ۱میلیلیتر خون است.
- بسته به آزمایشگاه و نوع کیت مورد استفاده، ممکن است مقیاس شمارش این سلول فرق کند.
- خوردن داروهایی مثل کلرامفنیکل هم باعث کاهش RBC میشود.
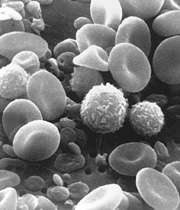
WBC یا (white blood cell )
این سه حرف مخفف «سلولهای سفید خون» یا گلبولهای سفید هستند. اندازهگیری مقدار گلبولهای سفید خون، یکی از روشهای اصلی برای تعیین وجود عفونت در بدن است، چون این سلولها که جزو سیستم دفاعی بدن هستند، در بیماریهای عفونی و غیرعفونی واکنشهای مختلفی از خود نشان میدهند.
شمارش WBCها دو جزء دارد: یکی مقدار کلی گلبولهای سفید در یک میلیلیتر خون و دوم شمارش جزء به جزء این سلولها، چون گلبول های سفید خون، پنج نوع مختلف دارند که کم و زیاد شدن هر کدام از این انواع، معنی خاص خود را خواهد داشت(تصویر پایین).
کلمه «diff» که در جلوی CBC نوشته میشود، درخواست برای شمارش همین انواع مختلف گلبولسفید است.
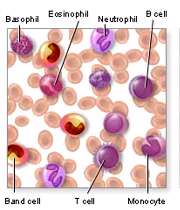
مقادیر طبیعی : در بزرگسالان و بچههای بالاتر از ۲ سال مقدار گلبولسفید بین ۵ تا ۱۰ هزار در هر میلیلیتر خون طبیعی است.
محدوده خطر: WBC کمتر از ۲۵۰۰ و بیشتر از ۳۰۰۰۰ نشاندهنده بیماریهایی هستند که میتوانند گاهی خطرناک باشند.
چه چیزهایی باعث کاهش WBC میشود؟
لکوپنی یا کاهش گلبولسفید به مقادیر کمتر از ۴ هزار گفته میشود که معمولا در اثر نارسایی مغز استخوان، مسمومیت دارویی ، عفونت بسیار زیاد، سوءتغذیه، بیماریهای خودایمنی و ایدز به وجود میآید. در بسیاری از انواع نارساییهای مغز استخوان، مثلا بعد از شیمیدرمانی، رادیوتراپی و … هم این مقدار کاهش مییابد.
چه چیزهایی باعث افزایش WBC میشود؟
افزایش گلبولسفید، لکوسیتوز نام دارد و به مقادیر بالاتر از ۱۰هزار گفته میشود که به طور معمول نشاندهنده عفونت، التهاب، تخریب بافت بدن، لوسمی یا سرطان خون است.
ضربه و جراحت، استرس و تب هم مقدار WBC را افزایش میدهد.
نکته:
- عمل اصلی گلبولسفید مبارزه با عفونت و حذف عوامل خارجی و مزاحم از بدن است و در مواقع آلرژیها هم این سلولها مسئول بروز واکنش هستند.
- تغییر هر کدام از انواع WBC معنی خاص خود را دارد و ممکن است نشاندهنده عفونت با میکروب (مثل باکتری یا ویروس) و یا حتی استرس باشد.
- فعالیت شدید بدنی و ورزش سنگین هم برای مدتی باعث بالا رفتن تعداد WBC در خون میشود. بارداری و زایمان هم این مقدار را افزایش میدهند.
دکتر سیداحسان بیکائی
هفته نامه سلامت
مطالب مرتبط :
آزمایش CBC
آزمایش CBC چه جور آزمایشی است ؟
یکی از آزمایش هایی که به طور معمول انجام آن توسط پزشکان در خواست می شود . آزمایش ( سی , بی , سی ) است .
CBC حروف اول سه کلمه انگلیسی زیر است.
کامل=C) COMPLETE)، خونBLOOD B)) ، شمارشCOUNT= C))
درنتیجه : CBCبه معنای شمارش کامل گویچه های خون است
CBCشامل :
۱- شمارش تعداد گویچه های سفید خون در میلی متر مکعب ازخون
۲- شمارش تعداد گویچه های قرمز خون در میلی متر مکعب ازخون
۳- شمارش تعداد پلاکت های خون در میلی مترمکعب ازخون
۴- شمارش افتراقی گویچه های سفید خو ن( تعیین Diff)
5 – اندازه گیری هماتوکریت خون ۱ * ۲ * ۳ * ۴
۶- تعیین مقدار هموگلوبین خون
۷- تعیین اندیکس های (index) گویچه های قرمز خون
الف: تعیین میانگین حجم یک گویچه قرمز
ب: تعیین میانگین مقدار هموگلوبین در یک گویچه قرمز و غیره…..
ج : گزارش مرفولوژی گویچه های قرمزخون
د: گزارش سلولهای نارس
ه: گزارش انگل خونی از جمله انگل مالاریا در صورت مشاهده
آزمایش PT
| Prothrombin Time and International Normalized Ratio | |
| Prothrombin Time; Pro Time; Protime | |
آمادگی خاصی لازم نیست، هرچند که اگر فرد تحت درمان ضدانعقاد است، نمونه باید قبل از دریافت دوز روزانه دارو، جمع آوری شود. | |
نمونه خون از ورید بازو، گاهی اوقات نوک انگشت | |
این تست برای بررسی چگونگی عملکرد داروهای رقیق کننده خون (ضدانعقادها) برای جلوگیری از لخته شدن خون؛ برای کمک به شناسایی و تشخیص اختلال خونریزی؛ یا اگر فرد داروی ضد انعقاد مصرف می کند یا اگر پزشک مشکوک است که فرد ممکن است اختلال خونریزی داشته باشد، درخواست می شود. اگر بیمار داروی ضدانعقاد مصرف می کند، پزشک PT/INR فرد را به طور منظم کنترل می کند تا مطمئن شود که نسخه بیمار به خوبی عمل می کند. PT ممکن است درخواست شود وقتی بیماری که داروهای ضدانعقاد مصرف نمی کند، اما علائم یا نشانه های اختلال خونریزی را نشان می دهد، که می تواند از خون دماغ شدن، خونریزی لثه ها، کبودی، دوره های قاعدگی سنگین، خون در مدفوع و/ یا ادرار تا ورم و آماس مفاصل (صدمات ناشی از خونریزی داخل مفاصل)، از دست دادن بینایی و کم خونی مزمن باشد. گاهی اوقات وقتی قرار است بیمار تحت عمل جراحی قرار گیرد، برای اطمینان از توانایی لخته شدن طبیعی خون، تست PT درخواست می شود. | |
تست زمان پروترومبین (PT) مدت زمان تشکیل لخته در نمونه خون را اندازه گیری می کند. در بدن روند لخته شدن خون، شامل یک سری از واکنش های شیمیایی متوالی به نام آبشار انعقادی است، که در آن فاکتورهای انعقادی، یکی پس از دیگری فعال می شوند و در نتیجه لخته تشکیل می شود. پروترومبین یکی از فاکتورهای انعقادی تولید شده توسط کبد است. یکی از مراحل نهایی آبشار، تبدیل پروترومبین (فاکتور II) به ترومبین است. آزمایش PT، عملکرد یکپارچه فاکتورهای انعقادی شامل فاکتورهای I (فیبرینوژن)، II (پروترومبین)، V ،VII و X را ارزیابی می کند. این تست، توانایی بدن در تولید لخته در مدت زمان مناسب را ارزیابی می کند، و اگر هر یک از این فاکتورها ناقص باشند، PT طولانی خواهد شد. آزمایش PT معمولا در عرض چند ثانیه اندازه گیری شده و با مقادیر افراد سالم مقایسه می شود. چون معرف های مورد استفاده برای انجام آزمایش PT از یک آزمایشگاه به آزمایشگاه دیگر و حتی در یک آزمایشگاه، در طول زمان متفاوت است، مقادیر طبیعی نیز در نوسان است. بنابراین ستفاده از نسبت نرمال شده بین المللی (INR) با تست PT برای بیمارانی که داروهای رقیق کننده خون وارفارین (کومادین) دریافت می کنند، توصیه می شود. INR محاسبه ای است که تغییر در معرف های PT را تنظیم می کند و اجازه می دهد تا نتایج آزمایشگاه های مختلف با هم قابل مقایسه باشند. اکثر آزمایشگاه ها در حال حاضر، هر زمان که آزمایش PT درخواست شود، مقادیر هر دو، PT و INR را گزارش می کنند. با این حال، برای ارزیابی PT بیمارانی که از رقیق کننده های خون استفاده می کنند، INR باید مورد استفاده قرار گیرد. | |
بیماری های کبد، کمبود ویتامین K یا کمبود فاکتور انعقادی می توانند PT را افزایش دهند. | |
باربیتورات ها، قرص های جلوگیری از بارداری، درمان هورمونی جایگزین (HRT) و ویتامین K می توانند PT را کاهش دهند. برخی از غذاها (مانند جگر گاو و خوک، چای سبز، کلم بروکلی، نخود، کلم پیچ، شلغم و محصولات سویا) حاوی مقادیر زیادی از ویتامین K هستند و می توانند PT را افزایش دهند. | |
Activated Clotting Time (ACT); Partial Thromboplastin Time (PTT); Prothrombin Consumption Time (PCT); Fibrinogen; Coagulation Factors; Platelet Count; Platelet Function Tests; Thrombin Time | |
نمونه خون از طریق فروبردن سوزن داخل ورید بازو یا از نوک انگشت به دست می آید | |
بعضی از آنتی بیوتیک ها می توانند PT/INR را افزایش دهند. | |
PT اغلب همراه با PTT برای ارزیابی عملکرد همه فاکتورهای انعقادی استفاده می شود. گاهی اوقات، این آزمایش ممکن است برای غربالگری بیماران از نظر وجود هر گونه مشکل خونریزی که پیش از این بازیابی نشده، قبل از اعمال جراحی آنها انجام شود. نسبت نرمال شده بین المللی (INR) برای پایش اثربخشی داروهای رقیق کننده خون نظیر وارفارین (کومادین) استفاده می شود. این داروهای ضدانعقاد، به جلوگیری از تشکیل لخته خون کمک می کنند. بیمارانی که از داروهای ضدانعقاد استفاده می کنند، باید INR آنها 2/0 تا 3/0 باشد. برای بیمارانی که در معرض خطر تشکیل لخته هستند، نیاز است که INR بالاتر، حدود 2/5 به 3/5 باشد. پزشک از INR برای تنظیم دارو استفاده می کند تا PT را در محدوده مناسب برای بیمار قرار دهد. |
سرعت رسوب گلبول های قرمز(ESR)
سرعت رسوب گلبول های قرمز(ESR) اصول آزمایش: وقتی که خون حاوی ضد انعقاد در حرارت اتاق به وضعیت عمودی قرار گیرد گلبول های قرمز رسوب کرده وESRدر واقع ارتفاع ستون پلاسما بر حسب میلیمتر بعد از یک ساعت است.آزمایش سرعت رسوب از سه مرحله 10دقیقه ای 40 دقیقه ای و 10 دقیقه ای تشکیل شده که در مرحله اول سرعت رسوب بسیار کم است و در این حالت رولکس شکل میگیرد در مرحله دوم رسوب با سرعت بیشتر و ثابت ادمه میابد و در مرحله سوم سرعت رسوب مجددا کند میشود . سرعت رسوب ارتباط مستقیم با جرم گلبول قرمز و ارتباط معکوس با سطح گلبول دارد.برای مثال رولکس دارای جرم زیاد و سطح کم است و از این رو موجب افزایش سرعت رسوب می شود. از مهمترین عوامل ایجاد رولکس افزایش فیبروژن بتاگلوبین ها و ایمونوگلوبین های پاتولوژیک در اختلالات پلاسماسل ها و بیماری های مزمن التهابی است .پروتئین های با شارژ مثبت باخنثی کردن نیروی الکتروستاتیک دافعه موجب کاهش پتانسیل زتا و شکل گیری رولکس میشود همچنین سرعت رسوب نسبت عکس با ویسکوزیته پلاسما
روش روزمره اندازه گیری سرعت رسوب روش وسترگرن است.از مزیت این روش بلندی طول لوله است که اجازه می دهد ماکزیمم رسوب شکل گیرد.این روش سفارش شده توسط ICSH(کمیته بین المللی استاندارد سازی هما تولوژی) است. نمونه گیری 4 حجم خون با یک حجم از سیترات سدیم 8/3%مخلوط می شود.(برای مثال 2 سی سی خون با5/0 سی سی محلول رقیق کننده)
نکته مهم: کمیته ICSHسرعت رسوب به روش وسترگرین با خون رقیق نشده را به عنوان روش استاندارد معرفی میکند چنانچه هماتوکریت بالای 35%باشد تکرار پذیری ازمایش ESR در لوله های باریک کم میشود و از این رو خون با سیترات سدیم مخلوط می گردد و نهایتآ با استفاده از فرمول زیر می توان ESRخون رقیق نشده را محاسبه کرد.
12-(سرعت خون رقیق نشده*86/0)=سرعت رسوب خون رقیق شده
برای مثال چنانجه سرعت رسوب خون رقیق شده با سیترات 70 میلی متر باشد مقدار سرعت رسوب خون رقیق نشده برابر است با: 12-(سرعت رسوب خون رقیق نشده * 86/0)=70 Mm/h95=سرعت رسوب خون رقیق نشده از نمونه خون گرفته شده در لوله های مخصوص تست های انعقادی نمی توان برای انجام سرعت رسوب استفاده کرد زیرا در این لوله ها 9 حجم خون با یک حجم سیترات سدیم مخلوط می شود. در روش وسترگرن خون در ستون 200 میلی متری با قطر دهانه 55/2 میلی متر که این لوله از صفر تا 200 درجه بندی شده است ریخته می شود و بعد یکساعت مسافت طی شده توسط گلبول های قرمز بر حسب میلی متر در ساعت (mm/h)گزارش می شود.
منابع خطا:
نکته:در برخی از سیستم های اتوماتیک مانند سیستم های Vesmatic نمونه در لوله های مخصوص مانند Ves-Tecیا Vacu-Tec که دارای سیترات سدیم است گرفته میشود و در زاویه 18 درجه نسبت به حالت عمودی قرار می گیرد و سرعت رسوب در مدت 20 دقیقه که معادل یک ساعت در روش وسترگرن است برآورد می شود.در این سیستم ها اساس قرائت بر اساس سنسورهای اپتوالکتریک می باشد.
سرعت رسوب به روش Micro-ESRکاربرد بیشتری در اطفال دارد.در این روش به 2/0 سی سی خون نیاز است که لوله پلاستیکی 230 میلی متر با قطر 1 میلی متر را پر کند. آزمایش سرعت رسوب در سیستم های ERS STAT Plusبر اساس سانتریفوژکردن نمونه استوار است. فاکتورهای مداخله در ازمایش سرعت رسوب
نکته:
حد بالای طبیعی سرعت رسوب:
تفسیر آزمایش از آزمایش سرعت رسوب برای پیگیری درمان بیماری های التهابی و عفونی ویا تائید حضور بیماری های التهابی استفاده می شود.این آزمایش گاهی در افتراق بیماری های با تصویر یکسان کمک کننده است.برای مثال سرعت رسوب در استئو آرتریت دارای مقادیر طبیعی ولی در آرتریت ناشی از بیماری های روماتیسمی و تب روماتیسمی بالاست .سرعت رسوب در اوایل بیماری التهابی لگن و پارگی حاملگی خارج از رحم بالا می رود در حالیکه در 24 ساعت اول آپاندیسیت نرمال است. اخیرا نشان داده شده است که سرعت رسوب در آنمی داسی شکل حائز اهمیت بالینی است بدین مفهوم که کاهش سرعت رسوب در غیاب بحران های انسدادی مشاهده گردیده در حالیکه از یک هفته تا بحران های دردناک افزایش متوسط دارد. آزمایش سرعت رسوب درپیگیری درمان استئومایلیت نیز کاربرد دارد. در سکته مغزی مقدار بیشتر از 28 میلی متر در ساعت دارای پیش آگهی بد است.در سرطان پروستات مقدار بیشتر از 37 میلی متر در ساعت همراه با پیشرفت بیماری و پیش آگهی بد است.در بیماری عروق کرونر مقدار بیش از 22 میلی متر در ساعت در مردان سفید پوست به عنوان فاکتور خطر شناخته می شود.سرعت رسوب در حاملگی از هفته های 10 تا 12 افزایش یافته و یک ماه بعد از زایمان به مقدار نرمال باز می گردد. در بیمارانی که سرطان شناخته شده دارند مقدار بیش از 100 معمولآ نشانگر متاساز است. سرع رسووب آزمایشی مفید در تشخیص و پیگیری پلی میالژی روماتیکا(Polymyaliga Rheumatica ) یا دردهای ماهیچه ای ناشی از التهاب عروقی و Temporal Arteritis (التهاب عروقی ناحیه تمپورال)است که در این موارد مقدار آن متجاوز از 90 میلی متر در ساعت میشود. از کاربرد اورژانس ESR میتوان برای ارزیابی Temporal Arteritis ، آرتریت فونی،التهاب لگن و آپاندیسیت نام برد.اندازه گیری سریع ESR در Giant Cell Arteritis (بیماری التهابی عروق که رگهای بزرگ تا متوسط ناحیه سر را در بر میگیرد) از نظر بالینی اهمیت زیادی دارد چون تاخیر چند ساعته در شروع درمان با استروئیدها ممکن است با اختلال بینایی غیر قابل برگشت همراه باشد. در لنفوم هاجکین ESR ارزش پیش آگهی دارد و در غیاب علائم ( تب ، کاهش وزن،عرق شبانه)معمولا کمتر از 10 است. حدود 70% از بیماران با سرطان کلیه دارای افزایش ESR هستند |



